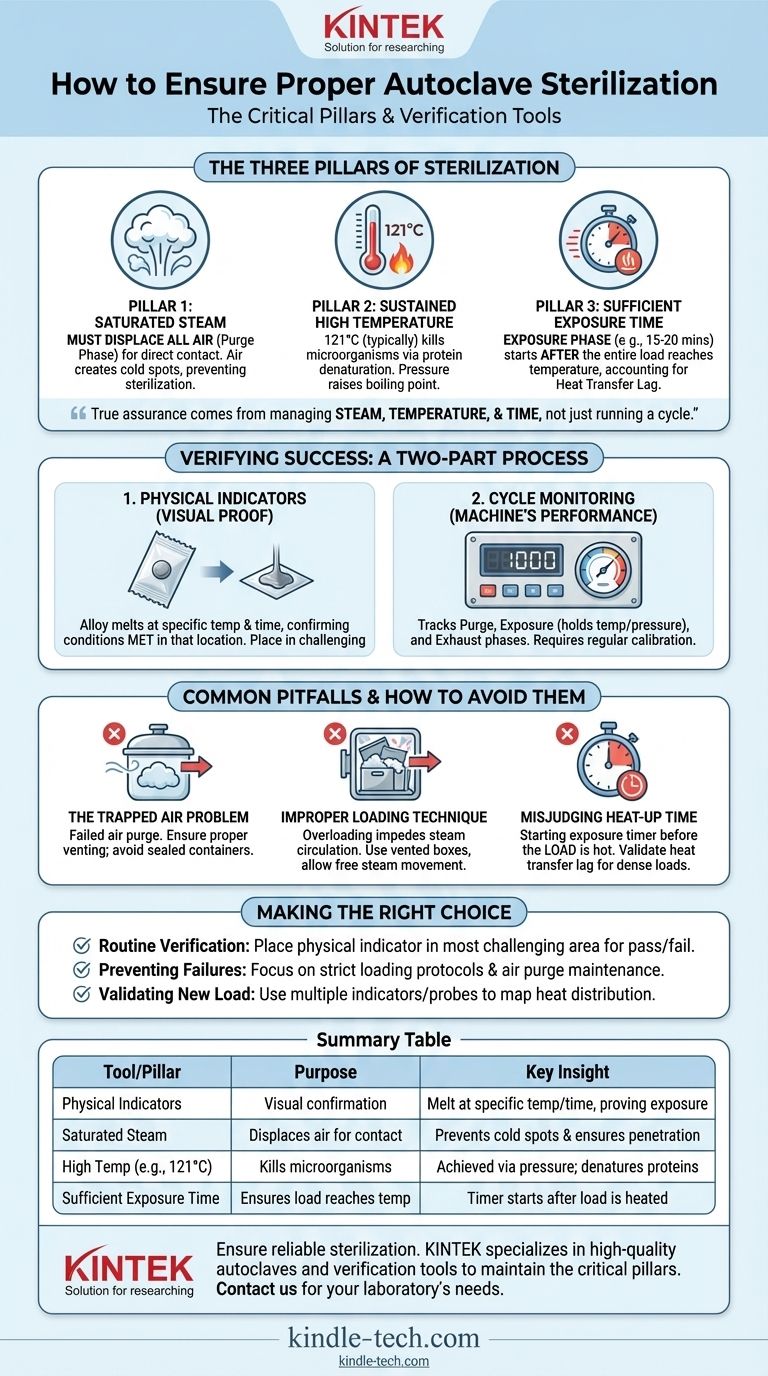
Para garantir que uma autoclave esteja esterilizando adequadamente, você deve usar uma combinação de monitoramento de processo e ferramentas de verificação específicas. Enquanto os medidores da autoclave rastreiam o ambiente da câmara, indicadores físicos — como uma liga especializada projetada para derreter a uma temperatura e tempo específicos — fornecem prova visual direta de que os itens dentro da carga foram expostos às condições necessárias para a esterilização.
A verdadeira garantia de esterilização não vem de uma única ferramenta, mas da gestão rigorosa dos três pilares críticos do processo: vapor, temperatura e tempo. As ferramentas de verificação apenas confirmam se o seu processo foi bem-sucedido; elas não podem compensar um procedimento falho.

Os Três Pilares da Esterilização em Autoclave
Uma autoclave funciona aplicando calor úmido sob pressão. Compreender o papel de cada componente é essencial para alcançar a esterilização, não apenas para executar um ciclo.
Pilar 1: Vapor Saturado, Não Apenas Ar Quente
O processo começa com uma fase de purga, onde o vapor é injetado na câmara para deslocar todo o ar. Esta etapa é inegociável.
O ar atua como um isolante, criando pontos frios e impedindo que o vapor saturado faça contato direto com as superfícies dos itens sendo esterilizados. Sem a remoção completa do ar, a esterilização falhará, mesmo que o medidor de temperatura da câmara indique corretamente.
Pilar 2: Alta Temperatura Sustentada
É a alta temperatura do vapor, não a pressão em si, que mata os microrganismos. A pressão é simplesmente o mecanismo usado para elevar o ponto de ebulição da água acima de 100°C, criando um agente esterilizante muito mais eficaz.
A umidade no vapor transfere calor eficientemente e causa a coagulação e desnaturação irreversível de proteínas microbianas essenciais. Um ciclo de esterilização típico eleva a temperatura para 121°C para garantir que até os organismos mais resistentes ao calor sejam destruídos.
Pilar 3: Tempo de Exposição Suficiente
A fase de exposição começa somente depois que toda a carga atinge a temperatura de esterilização alvo. O padrão é frequentemente um mínimo de 15-20 minutos a 121°C.
É crítico considerar o "atraso na transferência de calor". Uma carga densa ou grande levará mais tempo para aquecer do que a própria câmara. O temporizador para a fase de exposição deve começar somente quando os próprios itens atingirem a temperatura, não apenas o ar circundante.
Como Verificar se a Esterilização Foi Bem-Sucedida
A verificação é um processo de duas partes: monitorar o desempenho da máquina e confirmar as condições dentro da própria carga.
Usando Indicadores Físicos
Os indicadores físicos são ferramentas simples e eficazes que fornecem uma confirmação visual das condições. Eles geralmente consistem em uma pequena pastilha de liga projetada para derreter somente após ser exposta a uma temperatura específica por uma duração necessária.
Se a liga derreter, ela fornece um sinal claro de que as condições de esterilização foram atendidas naquele local específico. Colocar indicadores nas áreas mais desafiadoras da carga (por exemplo, o centro de um pacote denso) é uma boa prática.
Monitorando o Ciclo da Autoclave
Os próprios medidores e leituras digitais da autoclave são sua primeira linha de defesa. Esses monitores físicos rastreiam as três fases do ciclo:
- Fase de Purga: A pressão e a temperatura aumentam à medida que o ar é removido.
- Fase de Exposição (Esterilização): A câmara mantém a temperatura e pressão definidas pelo tempo especificado.
- Fase de Exaustão: A pressão é liberada e a câmara retorna às condições ambientes.
A calibração regular desses instrumentos garante sua precisão.
Armadilhas Comuns e Como Evitá-las
A maioria das falhas de esterilização não se deve a mau funcionamento da máquina, mas a erros no processo e na preparação.
O Problema do Ar Preso
O ar preso é a causa mais comum de ciclos de esterilização falhos. Se o ar não for totalmente purgado, o vapor não pode penetrar, criando bolsões onde microrganismos podem sobreviver.
Certifique-se de que as funções de remoção ou purga de ar da autoclave estejam funcionando corretamente e não use recipientes selados que possam prender ar.
Técnica de Carregamento Inadequada
Sobrecarregar a autoclave ou colocar itens muito próximos uns dos outros impedirá a circulação do vapor. O vapor deve ser capaz de se mover livremente ao redor de cada item para garantir que todas as superfícies sejam esterilizadas.
Use caixas de esterilização ventiladas e organize os pacotes para que o vapor possa penetrá-los facilmente por todos os lados. Pense nisso como lavar louça; você não pode limpar o que a água não consegue alcançar.
Erro ao Avaliar o Tempo de Aquecimento
Um erro comum é assumir que a carga está estéril assim que o temporizador da câmara termina. O relógio de esterilização só deve começar quando o conteúdo da carga — não apenas a câmara — atingir a temperatura alvo.
Para cargas densas ou novos tipos de cargas, pode ser necessário executar ciclos de validação para determinar o verdadeiro tempo de atraso na transferência de calor e ajustar a duração total do ciclo de acordo.
Fazendo a Escolha Certa para o Seu Objetivo
Seu protocolo de esterilização deve ser projetado para corresponder às suas necessidades operacionais e tolerância ao risco.
- Se o seu foco principal é a verificação de rotina: Coloque um indicador físico na parte mais desafiadora de cada carga para obter uma confirmação de aprovação/reprovação para cada ciclo.
- Se o seu foco principal é prevenir falhas: Concentre-se em desenvolver e aplicar protocolos de carregamento rigorosos e garantir que o sistema de purga de ar da sua autoclave seja mantido adequadamente.
- Se o seu foco principal é validar um novo item ou pacote: Execute ciclos com múltiplos indicadores ou sondas de temperatura para mapear a distribuição de calor e determinar com precisão o tempo de exposição necessário para aquela carga específica.
Em última análise, a esterilização consistente é alcançada através de um processo disciplinado, onde as ferramentas de verificação servem como a verificação final de um procedimento fundamentalmente sólido.
Tabela Resumo:
| Ferramenta/Pilar | Propósito | Principal Conhecimento |
|---|---|---|
| Indicadores Físicos | Confirmação visual das condições de esterilização | Derretem a temperatura/tempo específicos, comprovando a exposição |
| Vapor Saturado | Desloca o ar para contato direto | Previne pontos frios e garante a penetração na superfície |
| Alta Temperatura (ex: 121°C) | Mata microrganismos | Alcançado via pressão; causa desnaturação proteica |
| Tempo de Exposição Suficiente | Garante que toda a carga atinja a temperatura | O temporizador começa após a carga (não a câmara) ser aquecida |
Garanta que a esterilização do seu laboratório seja confiável e eficaz. A KINTEK é especializada no fornecimento de equipamentos e consumíveis de laboratório de alta qualidade, incluindo autoclaves e ferramentas de verificação. Nossa experiência ajuda você a manter os pilares críticos da esterilização — vapor, temperatura e tempo — para resultados consistentes e seguros. Entre em contato conosco hoje para discutir as necessidades específicas do seu laboratório e descobrir como nossas soluções podem aprimorar seus processos e proteger seu trabalho.
Guia Visual
Produtos relacionados
- Autoclave Esterilizadora a Vapor de Laboratório de Alta Pressão Portátil para Uso em Laboratório
- Autoclave Horizontal de Laboratório Esterilizador a Vapor Esterilizador de Microcomputador de Laboratório
- Autoclave Esterilizador de Laboratório de Alta Pressão Rápido de Bancada 16L 24L para Uso em Laboratório
- Esterilizador de Laboratório Automático com Display Digital Portátil Autoclave de Laboratório para Pressão de Esterilização
- Autoclave Esterilizador de Laboratório Rápido de Bancada 35L 50L 90L para Uso em Laboratório
As pessoas também perguntam
- Quais são os dois tipos de autoclave usados em laboratório? Gravidade vs. Pré-vácuo Explicado
- O que é uma autoclave de laboratório? Um guia para esterilização com vapor pressurizado
- Qual o papel de um autoclave de laboratório na pesquisa de corrosão de HEA? Chave para Validar Materiais Avançados de Reator
- Por que um autoclave de laboratório é necessário para o Meio B de Postgate (PMB)? Garanta Culturas Puras de BRS e Pesquisa Precisa de MIC
- Quais condições extremas um autoclave de laboratório simula? Teste de Resistência ao Desgaste do Revestimento de Combustível Nuclear



















