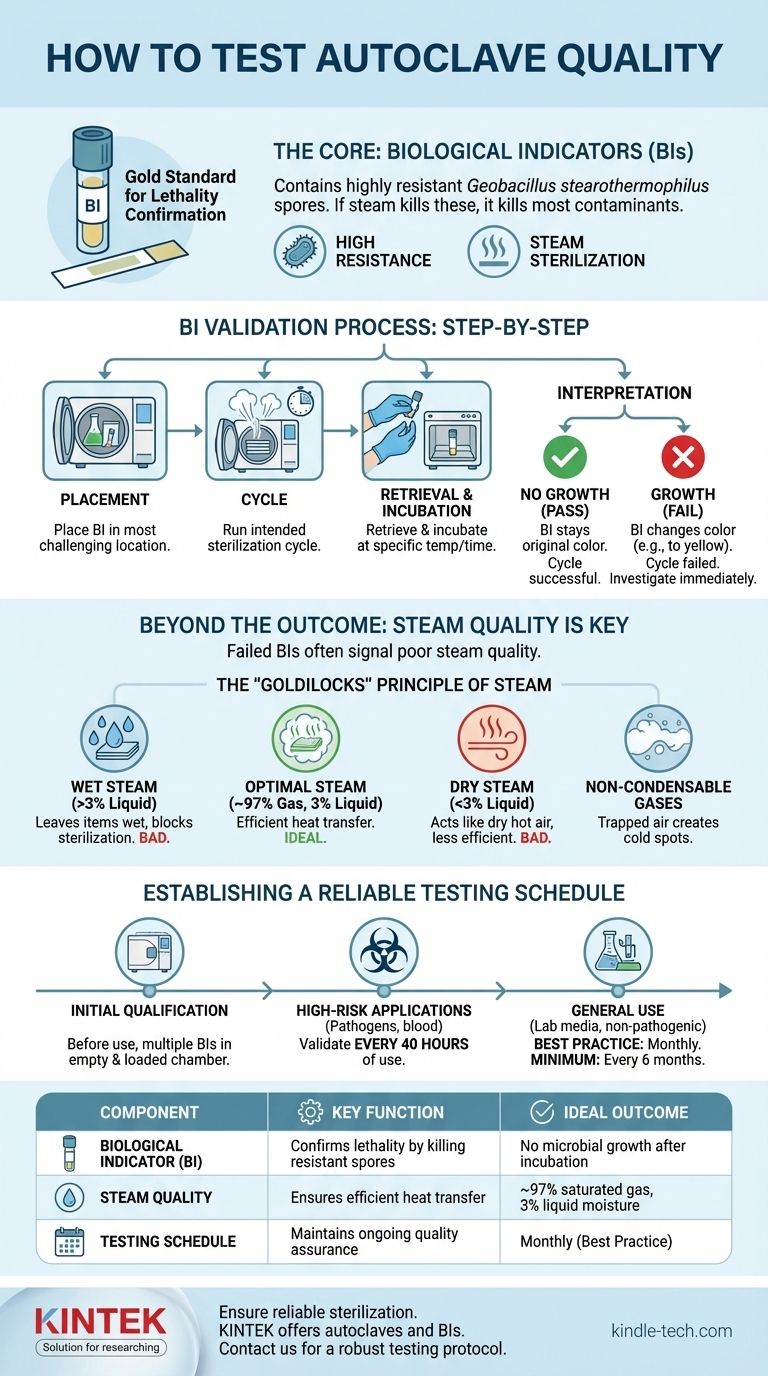
Em sua essência, testar a qualidade de uma autoclave depende da verificação de sua capacidade de matar microrganismos altamente resistentes. Isso é conseguido usando indicadores biológicos (IBs), que geralmente contêm esporos de Geobacillus stearothermophilus. Esses indicadores são submetidos a um ciclo de esterilização e depois cultivados; a ausência de crescimento microbiano confirma que a autoclave está operando eficazmente e que seu vapor está esterilizando a carga com sucesso.
Embora os indicadores biológicos confirmem um resultado de esterilização, a verdadeira garantia de qualidade envolve a compreensão dos fatores que produzem esse resultado — principalmente a qualidade do vapor e um cronograma de testes consistente. Um teste bem-sucedido confirma um ciclo passado, mas uma estratégia abrangente garante a confiabilidade futura.

A Base da Validação da Autoclave: Indicadores Biológicos
O indicador biológico é o padrão ouro para confirmar a letalidade em um ciclo de esterilização. Ele fornece evidências diretas de que as condições necessárias para matar vida altamente resistente foram atendidas.
O que é um Indicador Biológico?
Um IB contém uma população conhecida de esporos bacterianos, mais comumente Geobacillus stearothermophilus. Esses esporos são escolhidos porque são significativamente mais resistentes à esterilização a vapor do que os microrganismos patogênicos comuns.
Se as condições forem suficientes para matar esses esporos altamente resistentes, isso proporciona um alto grau de confiança de que todos os outros contaminantes potenciais também foram destruídos.
O Processo de Validação Passo a Passo
- Colocação: Coloque o frasco ou tira do IB no local mais desafiador dentro da carga da autoclave (por exemplo, dentro de um pacote denso ou de um frasco grande).
- Ciclo: Execute o ciclo de esterilização pretendido como faria normalmente.
- Recuperação e Incubação: Após o ciclo, recupere cuidadosamente o IB. Ele é então ativado (se necessário) e incubado na temperatura apropriada por um tempo especificado. Um IB de controle não processado é incubado junto.
- Interpretação: O IB de controle deve apresentar crescimento. O IB de teste é então observado para quaisquer sinais de crescimento, frequentemente indicados por uma mudança de cor no meio de cultura.
Interpretando os Resultados
O resultado é direto:
- Sem crescimento (Aprovado): O ciclo da autoclave foi bem-sucedido.
- Crescimento (Reprovado): O ciclo não conseguiu atingir a esterilização. Isso requer investigação imediata sobre a função da autoclave, os procedimentos de carregamento e os parâmetros do ciclo.
Além do Resultado: Avaliando a Qualidade do Vapor
Um teste de IB reprovado é frequentemente um sintoma de um problema mais profundo. O fator mais importante para uma autoclavagem eficaz é a qualidade do próprio vapor.
O Princípio "Cachinhos Dourados" do Vapor
O vapor ideal para esterilização não é apenas vapor quente; é uma mistura precisa. A composição ideal é de aproximadamente 97% de gás saturado e 3% de umidade líquida.
Essa mistura é crítica porque transfere eficientemente sua imensa energia térmica (calor latente de condensação) para os itens a serem esterilizados ao contato.
O Problema com o Vapor "Úmido"
Se o vapor tiver muita umidade (>3% líquido), ele pode deixar os itens molhados após o ciclo. Essa umidade pode interferir na secagem, danificar equipamentos sensíveis e até isolar microrganismos, protegendo-os do calor esterilizante.
O Perigo do Vapor "Seco" ou Superaquecido
Por outro lado, se o vapor contiver pouca umidade, ele começa a agir como ar quente seco. O ar seco é um esterilizante muito menos eficiente do que o vapor saturado, exigindo temperaturas muito mais altas e tempos de exposição mais longos para atingir o mesmo nível de eliminação.
O Papel dos Gases Não Condensáveis
Gases como o ar que ficam presos na câmara da autoclave são "não condensáveis" em temperaturas de esterilização. Esses gases formam bolsas isolantes que impedem o vapor de fazer contato direto com as superfícies dos itens, criando pontos frios onde os microrganismos podem sobreviver.
Compreendendo as Trocas e Armadilhas Comuns
Simplesmente realizar um teste não é suficiente. Como você testa e o que você monitora são críticos para resultados significativos.
Excesso de Confiança em um Único Ponto de Teste
Colocar um único IB em um local vazio e de fácil acesso não valida um processo do mundo real. Um teste é tão bom quanto sua colocação. Ele deve ser posicionado na parte de sua carga típica que é mais difícil para o vapor penetrar.
Ignorando Monitores Físicos
Os medidores de temperatura, pressão e tempo de sua autoclave são sua primeira linha de defesa. Um teste de IB confirma um resultado passado, mas observar os monitores físicos durante cada ciclo pode alertá-lo sobre um problema — como um aumento lento da temperatura — em tempo real.
Procedimentos de Carregamento Inadequados
A causa mais comum de falha na esterilização não é uma autoclave quebrada, mas uma carregada incorretamente. Superlotar a câmara, usar recipientes selados ou empilhar itens de forma a bloquear o fluxo de vapor garantirá pontos frios e ciclos falhos.
Estabelecendo um Cronograma de Testes Confiável
Sua frequência de testes deve ser ditada pelo nível de risco dos materiais que você processa.
Qualificação Inicial
Antes que qualquer autoclave seja colocada em serviço, ela deve ser minuciosamente testada para confirmar que opera corretamente. Isso geralmente envolve múltiplos IBs colocados em uma câmara vazia e em uma câmara totalmente carregada.
Aplicações de Alto Risco
Para autoclaves que inativam patógenos humanos, sangue, tecidos ou amostras clínicas, os testes são muito mais frequentes. O requisito padrão é validar o desempenho após cada 40 horas de uso.
Uso Geral e Melhores Práticas
Para autoclaves que esterilizam meios de cultura de laboratório gerais ou materiais não patogênicos, testar a cada seis meses é um mínimo comum. No entanto, uma prática amplamente aceita é testar pelo menos uma vez por mês para garantir a confiança contínua no processo de esterilização.
Fazendo a Escolha Certa para Seu Objetivo
Sua estratégia de teste deve estar diretamente alinhada com suas necessidades operacionais e perfil de risco.
- Se seu foco principal é resíduos clínicos ou patogênicos: Você deve aderir ao rigoroso cronograma de testes de 40 horas para garantir a segurança pública e ambiental.
- Se seu foco principal é esterilizar meios de cultura ou equipamentos de laboratório em geral: Um teste mensal com indicador biológico é a melhor prática recomendada para garantia de qualidade consistente.
- Se você está comissionando uma nova autoclave: Realize a qualificação inicial com múltiplos indicadores biológicos em vários locais antes que ela seja colocada em serviço.
Em última análise, um protocolo de teste robusto transforma a validação de uma simples verificação de aprovação/reprovação em um processo contínuo de garantia de qualidade.
Tabela Resumo:
| Componente do Teste | Função Chave | Resultado Ideal |
|---|---|---|
| Indicador Biológico (IB) | Confirma a letalidade matando esporos resistentes | Ausência de crescimento microbiano após incubação |
| Qualidade do Vapor | Garante a transferência eficiente de calor para esterilização | ~97% de gás saturado, 3% de umidade líquida |
| Cronograma de Testes | Mantém a garantia de qualidade contínua | Mensal (melhor prática) a cada 40 horas (alto risco) |
Garanta que o processo de esterilização do seu laboratório seja confiável e esteja em conformidade. A KINTEK é especializada em equipamentos e consumíveis de laboratório de alta qualidade, incluindo autoclaves e indicadores biológicos. Nossos especialistas podem ajudá-lo a estabelecer um protocolo de teste robusto para proteger sua pesquisa e garantir a segurança. Entre em contato conosco hoje para discutir as necessidades específicas do seu laboratório!
Guia Visual
Produtos relacionados
- Autoclave Esterilizadora a Vapor de Laboratório de Alta Pressão Portátil para Uso em Laboratório
- Autoclave Horizontal de Laboratório Esterilizador a Vapor Esterilizador de Microcomputador de Laboratório
- Autoclave Esterilizador de Laboratório de Alta Pressão Rápido de Bancada 16L 24L para Uso em Laboratório
- Esterilizador de Laboratório Automático com Display Digital Portátil Autoclave de Laboratório para Pressão de Esterilização
- Autoclave Esterilizador de Laboratório Rápido de Bancada 35L 50L 90L para Uso em Laboratório
As pessoas também perguntam
- Quais são os dois tipos de autoclave usados em laboratório? Gravidade vs. Pré-vácuo Explicado
- Qual o papel de um autoclave de laboratório na pesquisa de corrosão de HEA? Chave para Validar Materiais Avançados de Reator
- O que é uma autoclave de laboratório? Um guia para esterilização com vapor pressurizado
- Por que um esterilizador autoclave de alta pressão de laboratório é necessário? Garanta a precisão na pesquisa antibacteriana
- O que é um autoclave de laboratório? O Guia Definitivo para Esterilização a Vapor



















